10 tendencias de tecnología de la salud para 2022
mar 21, 2022 - Tiempo estimado de lectura: 10-12 minutos
Al adentrarnos en el tercer año de la pandemia, los profesionales de la salud de todo el mundo siguen afrontando una carga de trabajo implacable y una grave escasez de personal. Con el tiempo, el aumento continuo de las enfermedades crónicas, el incremento de los costos de atención médica, el crecimiento de las desigualdades y el cambio climático solo aumentarán esta carga si no repensamos urgentemente cómo y dónde se brinda la atención. Mientras tanto, las expectativas de los pacientes y consumidores sobre la atención médica están cambiando. Los sistemas de salud futuros deberán brindar una atención más accesible, adaptable y equitativa, al tiempo que ayudan a preservar la salud del planeta. Estas diez tendencias muestran cómo la innovación digital y sostenible puede ayudarnos a cumplir tal objetivo.

1. Liberar tiempo de los profesionales para enfocarlo en atención al paciente mediante la automatización de tareas rutinarias con IA
Una de las principales fuentes de estrés y agotamiento en la atención médica es que los profesionales altamente capacitados pasan una cantidad excesiva de tiempo en tareas rutinarias que alejan su atención del paciente. Por ejemplo, en los departamentos de radiología, el personal de imagenología sostiene que casi el 25% de su trabajo es ineficiente y podría automatizarse [1]. Con el aumento de la IA en la atención médica, ahora tenemos las herramientas para automatizar tales tareas para aliviar la carga de los tecnólogos en imagenología y liberar tiempo para la atención al paciente. Especialmente en modalidades de imágenes complejas como la TC y RM, la tecnología impulsada por IA puede facilitar a los tecnólogos la planificación y ejecución de exámenes de rutina, ayudándoles a obtener imágenes correctas la primera vez con mayor confianza y precisión. Del mismo modo, veremos un mayor uso de la automatización basada en IA en la terapia guiada por imágenes, donde los médicos realizan procedimientos mínimamente invasivos en pacientes con enfermedades cardíacas u otras afecciones. Hoy en día, los médicos intervencionistas pueden pasar hasta dos horas informando sobre los casos después de todo un día tratando pacientes. La IA podría ayudar a aliviar esta carga de trabajo al registrar automáticamente diferentes pasos del procedimiento, lo que permite a los médicos darle toda su atención a la prestación de atención al paciente.
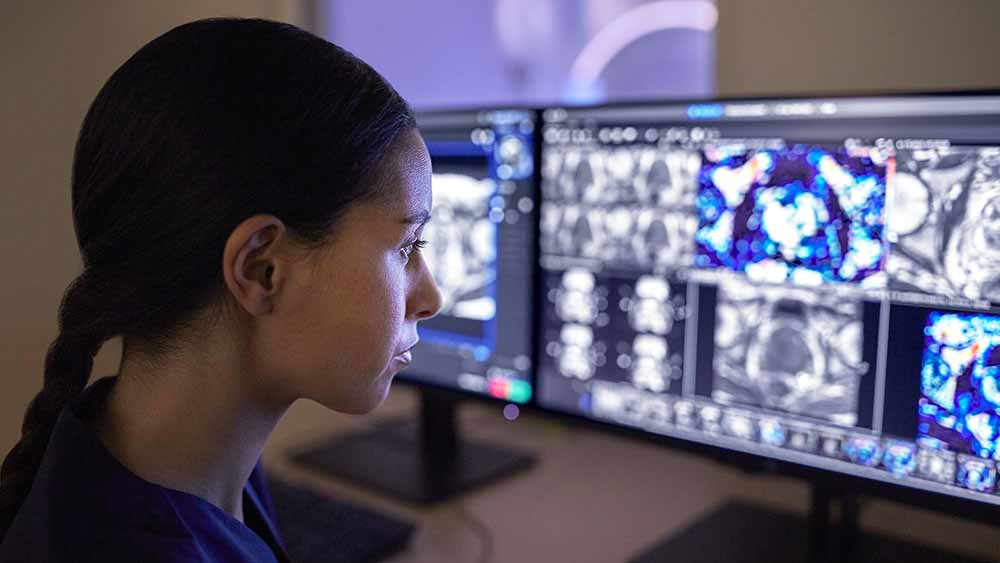
2. Mejorar el acceso a la atención a través de la colaboración virtual entre proveedores
El uso de la atención virtual se ha disparado en el último año, y 64% de los líderes mundiales en materia de atención médica aseguran que actualmente están invirtiendo fuertemente en ella. Pero aunque se considera que esta tendencia de la tecnología de la salud afecta a la relación entre el paciente y el proveedor, el aumento de la colaboración virtual entre los propios proveedores ofrece oportunidades igual de prometedoras. La adopción acelerada de las tele-UCI en la atención intensiva es un buen ejemplo. Por ejemplo, las tele-UCI, dirigidas por un equipo intensivista en un centro de salud central de control sanitario que actúa de manera similar a un centro de control de tráfico aéreo, pueden hacer llegar los recursos de atención crítica al paciente, sin importar dónde se encuentra el hospital. Con la recolección de datos críticos y urgentes, estos intensivistas pueden ser responsables de 50 a 1500 camas remotas en UCI a la vez, e intervenir con rapidez en caso de que los datos y las tendencias indiquen signos tempranos de deterioro del paciente. Una de esas innovaciones en imagenología médica, llamada Radiology Operations Command Center (Centro de mando de operaciones radiológicas), que permite a los tecnólogos expertos en imágenes capacitar, guiar y ayudar remotamente a colegas menos experimentados o especializados por ubicaciones satélite. Esto puede permitir una asistencia guiada en tiempo real, haciendo que la experiencia especializada esté más ampliamente disponible en todos los sitios para garantizar una calidad de imagen uniforme en todos los sitios al tiempo que mejora el acceso a la atención. En última instancia, el poder de la colaboración virtual es triple: puede hacer que la atención especializada sea más accesible, puede hacerla más asequible y puede mejorar la constancia en la calidad de la atención y reducir los riesgos de seguridad en tiempos de COVID-19. Tres grandes razones por las que se espera que esta tendencia de tecnología sanitaria crezca significativamente en los próximos años.
Del mismo modo, en el ultrasonido, utilizando una plataforma de colaboración en vivo, los ecografistas experimentados pueden ayudar de forma remota a sus contrapartes locales con la realización de exámenes, mientras que los colegas pueden usar la misma plataforma para discutir el estado médico de los pacientes con ellos. Los médicos intervencionistas que realizan procedimientos mínimamente invasivos guiados por imágenes también han comenzado a explorar el uso de plataformas de colaboración virtual para ofrecer orientación y educación remotas a colegas.

3. Conectando el hospital con el hogar con la atención médica virtual
Los pacientes y los consumidores continuarán desempeñando un papel cada vez más activo en su experiencia con la atención médica. Desde dispositivos portátiles y aplicaciones de seguimiento de la salud hasta orientación de salud preoperatoria, y resultados informados por el paciente, las innovaciones en tecnología de la salud están permitiendo a las personas interactuar mejor con los proveedores, acceder a más atención en general y obtener los recursos que necesitan para mantenerse informados mientras toman medidas de atención médica más preventivas. Al mismo tiempo, los proveedores de atención médica recurren cada vez más al monitoreo remoto de pacientes y las consultas virtuales para maximizar el acceso a la atención, fortalecer las conexiones con las poblaciones en riesgo, minimizar el riesgo de transmisión de COVID-19, brindar experiencias más convenientes y reducir la carga sobre los escasos recursos hospitalarios . Esto ha dado un impulso renovado y urgente a la implementación de soluciones de salud digital a escala, con el mercado de la telesalud que se proyecta a crecer en más de dos tercios en Estados Unidos solo este año. Pero si bien esta tendencia de la tecnología de la salud es sin duda un paso positivo hacia el sueño de la atención "en cualquier momento y en cualquier lugar", todavía hay un largo camino por recorrer. Según el Banco Mundial y la Organización Mundial de la Salud (OMS), la mitad del mundo aún no tiene acceso a una atención médica de calidad, y sin acciones drásticas, la OMS estima que 5000 millones de personas no podrán acceder a la atención médica para 2030. Es por eso que es clave que las organizaciones de atención médica líderes en el mundo continúen siendo pioneras en tecnologías de salud digital que lleven la atención a los pacientes y se asocien con proveedores locales para seguir mejorando el acceso a la atención médica de calidad para todos, sin importar dónde vivan.
4. Ofrecer más servicios en instalaciones más cercanas a los pacientes
Además de conectar la atención médica con los pacientes en sus hogares, otra tendencia de la tecnología de la salud que permite un acceso más equitativo a la atención es el paso de la atención centrada en el hospital a la atención brindada al paciente localmente. Cada vez más, los pacientes que normalmente tenían que viajar largas distancias para recibir atención médica especializada o de vanguardia pueden acceder a estas tecnologías a través de instalaciones de atención médica más pequeñas (y a veces incluso móviles). Los entornos fuera del hospital, como los centros de diagnóstico locales, las Estaciones de Atención Virtual e incluso las estructuras tipo contenedores equipadas con tecnología, pueden ofrecer atención médica más cercana al hogar, lo que es especialmente vital para las personas que viven en comunidades rurales y desatendidas. Los centros de atención primaria y las clínicas locales, mediante el apoyo de especialistas virtuales y tecnologías como los ultrasonidos y las radiografías, pueden funcionar ahora como hospitales a distancia, prestando servicios como los exámenes de ecografía a las mujeres embarazadas. O si un paciente llega con una muñeca rota, un médico local puede hacer una radiografía y compartirla inmediatamente con un traumatólogo, un radiólogo o un médico de urgencias a distancia para hacer una consulta remota, para que el paciente no tenga que hacer un largo viaje a un hospital en la ciudad. Ciertos tipos de tratamiento especializado también se han vuelto más rutinarios, lo que ha dado lugar a una tendencia cada vez mayor de laboratorios de consulta y centros de cirugía ambulatoria que ofrecen a los pacientes acceso a procedimientos mínimamente invasivos que pueden salvarles la vida, ahora más cerca de sus comunidades. La prestación de más servicios sanitarios tecnológicos en centros locales es una tendencia de la tecnología sanitaria con potencial para transformar radicalmente la prestación de cuidados y aumentar el acceso de los pacientes, por no mencionar la reducción de las emisiones relacionadas con los viajes. Por ejemplo, en un futuro próximo, podemos imaginar que las enfermeras puedan realizar de forma rutinaria exámenes de ultrasonido en centros comerciales o comunitarios, utilizando un dispositivo portátil de mano con el apoyo de un ecografista experto a distancia y algoritmos de IA que puedan extraer información básica de la exploración.
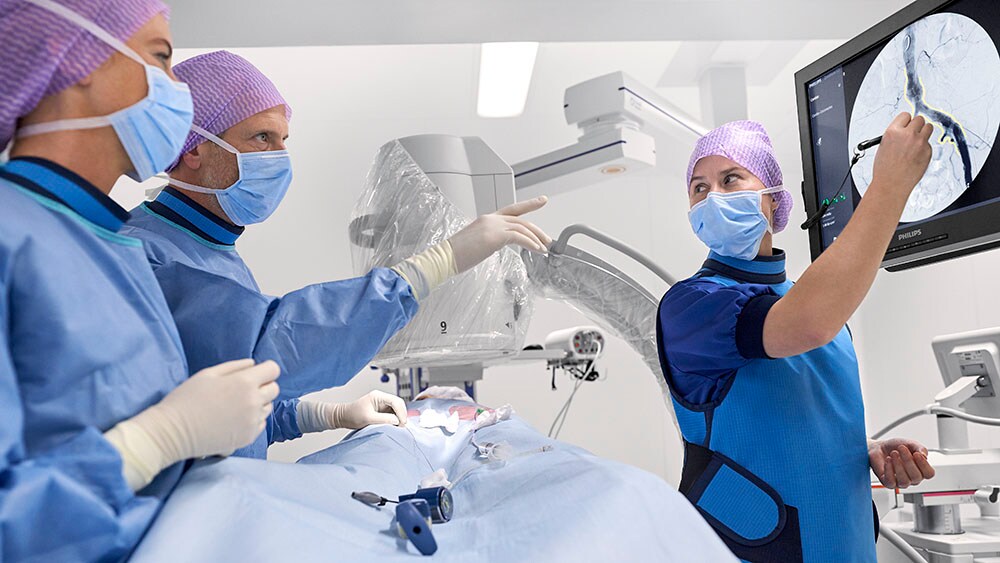
5. Integración de datos para permitir la colaboración clínica y la atención centrada en el paciente
Ahora más que nunca, a los equipos de atención multidisciplinarios les cuesta conectar y hacer un seguimiento de toda la información relevante de sus pacientes, desde una variedad de informes de subespecialidades hasta información sobre el estado actual de los pacientes, datos demográficos y antecedentes. Tomar una decisión sobre la terapia adecuada es igual de complejo, sobre todo en áreas como la oncología, donde los médicos y los pacientes pueden verse ante un número abrumador de opciones. Aquí es donde entra el diagnóstico integrado: un campo que evoluciona con rapidez y que permite a las organizaciones disponer de sistemas inteligentes y conectados que les ofrecen una visión completa y práctica de sus pacientes mediante la unión de datos de imagen, monitorización, laboratorio, genómica y longitudinal. Los comités del cáncer multidisciplinares son un gran ejemplo de esta tendencia tecnológica sanitaria. Con las soluciones de diagnóstico integradas, los equipos asistenciales pueden ahora ofrecer una atención al cáncer completa y centrada en el paciente, uniendo los datos de los pacientes procedentes de fuentes dispares en tableros de control, facilitando así la colaboración en el diagnóstico, el tratamiento y las decisiones de seguimiento. Pero esto no significa que la toma de decisiones en oncología vaya a estar totalmente automatizada en el futuro. De hecho, el objetivo de esta tendencia de la tecnología de la salud no es reemplazar a los humanos con la automatización, sino apoyar a los equipos de atención médica con una guía relevante y basada en la evidencia para ayudar en la toma de decisiones compartida con el paciente, para que las decisiones les permitan disfrutar de la mejor calidad de vida posible, cerca de sus seres queridos, durante el mayor tiempo posible. Vemos que se está adoptando el mismo enfoque en cardiología, donde las soluciones de diagnóstico integradas, mejoradas por algoritmos inteligentes y análisis predictivos, están ayudando a los equipos de atención cardiológica a tomar decisiones clínicas más rápidas al brindar información relevante y procesable que ayuda a optimizar la atención al paciente.

6. Uso de análisis predictivos para gestionar de forma proactiva las transiciones de atención
Para los directores de hospitales que tienen que hacer frente a aumentos inesperados de la demanda de los pacientes, la capacidad de anticiparse y adaptarse a los cambios rápidos se ha vuelto más esencial que nunca. ¿Qué pasaría si pudiéramos predecir los posibles cuellos de botella en el flujo de pacientes en tiempo real y prevenirlos antes de que ocurran? Los proveedores de servicios de salud comparten cada vez más datos en tiempo real para visualizar la capacidad no aprovechada, facilitar proactivamente las transiciones de la atención de un entorno a otro y pronosticar y prepararse para la demanda futura. Utilizando el poder de la IA y el análisis predictivo, ahora podemos extraer información relevante sobre el flujo de pacientes y las necesidades de atención al paciente a partir de grandes cantidades de datos hospitalarios históricos y en tiempo real, para predecir las necesidades de capacidad en las próximas 24 a 48 horas. Después de la validación inicial, los algoritmos resultantes se pueden actualizar regularmente para tener en cuenta las tendencias y circunstancias recientes, ofreciendo a los equipos clínicos y operativos la información procesable en tiempo real que necesitan para tomar decisiones oportunas y efectivas. Al incorporar estas prácticas basadas en datos a la gestión diaria del flujo de pacientes, los sistemas sanitarios podrán aprovechar al máximo sus valiosos recursos y gestionar con mayor eficacia las transiciones asistenciales a lo largo del recorrido del paciente, desde su ingreso en el hospital hasta el alta y el regreso a su domicilio, garantizando así que el paciente reciba la atención adecuada en el lugar adecuado y en el momento oportuno.

7. Aumento de la flexibilidad y la circularidad a través de modelos de negocio basados en servicios
Aumento de la flexibilidad y la circularidad a través de modelos de negocio basados en serviciosAhora que los sistemas de salud están sometidos a más presión que nunca para responder rápidamente a los cambios, adoptar formas de trabajo más flexibles, capturar más datos en todas sus operaciones y mantener un nivel de servicio constante —sin agotar sus presupuestos—, hay una necesidad urgente de modelos más eficientes de prestación de atención médica. Esta es la razón por la que las organizaciones de atención médica están implementando cada vez más modelos de negocios “como servicio”. Por ejemplo, muchas están recurriendo al modelo SaaS (Software como Servicio), mediante los cuales los sistemas basados en la nube ofrecen a los médicos, al personal e incluso a los pacientes la oportunidad de acceder a los datos de forma remota, compartir información crítica en tiempo real y colaborar de forma más eficaz, para una mejor coordinación de la atención médica. Una gran ventaja de esta tendencia de la tecnología de la salud es que los modelos SaaS suelen requerir una menor inversión inicial y ofrecen a las organizaciones la flexibilidad financiera de pagar por los servicios usados, lo que permite predecir mejor los costos. Otro beneficio clave de los modelos SaaS es su eficiencia energética general, una gran ventaja en un momento en que necesitamos encontrar formas más responsables de usar energía y materiales. Cuando las empresas migran sus sistemas a la nube, la utilización media de sus servidores puede acercarse al 65%, en comparación con el ~15% de los sistemas in situ. Y mientras que la eficacia del uso de la energía (PUE) de un centro de datos promedio es de 1.7, el promedio de la industria de la nube es de solo de 1.2. En resumen, esto significa que se requieren menos servidores y que cualquier servidor en uso consume menos energía. Este es solo un ejemplo de cómo los modelos circulares y orientados al servicio pueden reducir los residuos y las emisiones de carbono.

8. Descarbonización de la atención médica a través de la energía renovable y la eficiencia
El sector salud es una fuente importante de emisiones de gases de efecto invernadero, ya que representa más del 4% de las emisiones globales de CO₂ [2]. Los líderes en materia de salud de todo el mundo reconocen las implicaciones para la salud del cambio climático y la responsabilidad de la industria de tomar medidas. De hecho, es por eso que cada vez más sistemas de salud están aplicando criterios de adquisición ecológica al comprar nuevos equipos médicos. Entonces, ¿cómo podemos descarbonizar la atención médica, en respuesta a un calentamiento global de 1,5 °C? Por suerte, hay una gran cantidad de opciones sobre la mesa. Por ejemplo, cambiar a modelos de negocio circulares “como servicio”, como el Monitoreo a Nivel Empresarial como Servicio. Pero las mayores oportunidades de mejora se encuentran en la transición a las energías renovables, así como en la mejora de la eficiencia energética durante la vida útil de los dispositivos y sistemas utilizados en la asistencia médica. El consumo eléctrico durante su uso representa la mayor parte del impacto ambiental total de estos productos. A nivel mundial, sobre todo el efecto combinado de la energía renovable y la eficiencia energética impulsará la descarbonización. Pero solo podemos aprovechar ese potencial de ahorro energético -y crear así una industria de la salud sostenible y más resiliente- mediante una acción concertada a nivel de país, sector y tecnología. Entonces es hora de unir fuerzas, eliminar los obstáculos y multiplicar los aprendizajes.
9. Ayudar a los consumidores de servicios sanitarios a tomar decisiones sostenibles a través del etiquetado ecológico
No solo los proveedores de servicios sanitarios quieren tomar decisiones sostenibles a la hora de comprar tecnología médica, sino también el número cada vez mayor de consumidores que se preocupan por su propia salud y la de nuestro planeta. Sin embargo, en el mundo del comercio electrónico en rápida expansión, no es extraño que los consumidores, p. ej. los que compran dispositivos de salud personales, compren el mismo producto en dos o tres formatos para probarlos en casa. Según Pitney Bowes, el 51% de los compradores por internet compran en exceso, a sabiendas que devolverán los artículos que no desean. Pero en el caso de las devoluciones, en algún punto de la cadena, muchas veces resulta “rentable” destruir el producto y evitar los costos de transporte, almacenamiento, reetiquetado, etc., en lugar de devolverlos al sitio de origen. Entonces, ¿qué podemos hacer para reconciliar estos dos tipos de desarrollo que en apariencia son contradictorios? Una respuesta es resaltar los beneficios ambientales de “repensar las devoluciones” a través de pedidos mejor informados. En Europa, vemos que cada vez más marcas se adhieren al Compromiso de Consumo Ecológico de la UE para crear conciencia sobre la huella ambiental de los productos. Una forma en que pueden hacerlo es a través de la adopción de un etiquetado ecológico que comunique, por ejemplo, cómo están reduciendo el uso de recursos, materiales y empaques. Con el énfasis cada vez mayor en la salud, tanto personal como del planeta, las opciones sostenibles ofrecen a las marcas la oportunidad de relacionarse —más estrechamente que nunca— con los consumidores dispuestos a tomar medidas positivas para dejar un planeta más sano a las generaciones futuras.

10. Convertir las innovaciones y los compromisos en resultados medibles
En última instancia, el éxito de cada una de estas tendencias de tecnología de salud y los compromisos de sostenibilidad dependerán de si se traducen o no en resultados medibles. La capacidad de medir e informar sobre los resultados con detalle es fundamental para demostrar el valor de los servicios de salud, ayuda a los proveedores a comparar las opciones de tratamiento y pone de manifiesto las oportunidades para mejorar o incluso redefinir la atención médica. El suministro de datos detallados sobre los resultados se está convirtiendo cada vez más en un requisito para facilitar los métodos de reembolso, a medida que el sector de la salud se aleja de los modelos de pago por servicio y se acerca a la atención basada en el valor. A medida que aumenta la presión para que las empresas del sector de la salud redoblen sus esfuerzos para resguardar la salud de las personas y del planeta, se incrementa la demanda de resultados comprobados. Por ello, las organizaciones de salud están dedicando más recursos a la medición no solo de los resultados clínicos, sino también de los resultados relacionados con el impacto social y la sostenibilidad medioambiental, como la prueba de neutralidad de carbono o el uso de fuentes de energía renovables. Al final, aquellas soluciones que ofrezcan resultados medibles para las personas y el planeta serán las ganadoras.
Más información sobre las tendencias de la tecnología sanitaria
Revisa más información sobre estas y otras tendencias de tecnología de atención médica en los siguientes artículos:
Referencias
[1] Radiology staff in focus (2019). https://www.philips.com/c-dam/b2bhc/master/Specialties/radiology/radiology-staff-in-focus/radiology-staff-in-focus.pdf
[2] Health Care Without Harm (2019). Healthcare’s climate footprint: How the health sector contributes to the global climate crisis and opportunities for action (p.22). https://noharm-global.org/documents/health-care-climate-footprint-report








